У беременных и рожениц при особо тяжелых шоковых, а иногда предагональных и агональных состояниях, обусловленных обильными декомпенсированными кровопотерями, внутривенное переливание крови теряет свой смысл и не только не может восстановить глубоко нарушенные жизненные функции организма, но в отдельных случаях даже ускоряет гибель больных.
В эксперименте это доказали С. Ф. Автюхович, Е. С. Золотокрылина: в агональном периоде, вызванном длительным массивным обескровливанием собаки, особенно в конце его, внутривенное переливание крови не вызывает эффекта и ускоряет прекращение сердечной деятельности вследствие острого расширения полостей сердца и переполнения его и венозного русла кровью. Непосильная нагрузка правого сердца еще больше ухудшает работу сердца, которое теряет тонус и способность к сокращению.
При тяжелом угнетении всех жизненных функций в результате высоких степеней кислородного голодания организма, вследствие большой кровопотери, физиологические регуляторные приспособления, необходимые для восстановления артериального давления, сосудистого тонуса и дыхания, вовлекаются в реакцию лишь в результате воздействия на рецепторные приборы именно артериальной сосудистой стенки при внутриартериальном вливании крови. Вот почему внутривенное переливание крови оказывает свой благоприятный эффект лишь при умеренных степенях кислородного голодания, наблюдающихся при относительно умеренных кровопотерях, когда регуляторные и компенсаторные функции центральной нервной системы еще не претерпели глубокого угнетения.
Но если внутривенное переливание оказывается неэффективным, нужно немедленно применить внутриартериальное пульсаторное нагнетание крови, так как длительная, даже неполная, анемизация центральной нервной системы, когда артериальное давление долгое время находится на низком уровне, иногда приводит к необратимым нарушениям в коре мозга и в некоторых паренхиматозных органах еще до наступления клинической смерти (В. А. Негоровский).
При большой декомпенсированной кровопотере в результате кислородного голодания в коре головного мозга наступает запредельное тормошение и выключение корковой регуляции физиологических функций. Если кислородное голодание продолжается, возникает истощение клеток головного мозга, а в дальнейшем деструктивные изменения, которые делают невозможным восстановление его функций (Л. С. Персианинов).
Как показали исследования А. С. Навакатикяна, импульсы с сосудистых рефлексогенных зон в центральную нервную систему прекращаются при падении уровня систолического артериального давления до 60 мм pm. cm. В то же время известно, что деятельность коры головного мозга глубоко нарушается при артериальном давлении 50 мм pm. cm.
Вместе с тем установлено, что внутриартериальное вливание крови под давлением при большой кровопотере и шоке возбуждает интерорецепторы сосудов, повышает давление крови, усиливает импульсы и восстанавливает их проведение в центральную нервную систему. Комплекс этих положительных изменений, наступающих под влиянием стимулирующего (и замещающего) действия крови, вводимой внутриартериально, приводит к возобновлению нормальной рефлекторной регуляции кровообращения и дыхания и восстановлению жизненных функций организма.
Таким образом, внутриартериальное переливание крови может дать ожидаемый эффект даже при условии значительного угнетения или весьма непродолжительного глубокого подавления жизненных функций, показателем которого является сохранение артериального давления на уровне не ниже 60—50 мм pm. cm. Однако наиболее благоприятные результаты можно ожидать, если это переливание производят в то время, когда дыхание и кровообращение еще не прекратились. Поэтому практически важно не упустить момента, когда внутриартериальное переливание крови становится жизненно необходимым.
Нужно отказаться от частого повторения внутривенного переливания крови, если от него нет эффекта, то есть, прежде всего, когда нет явного, достаточного и стойкого повышения артериального давления и восстановления ритмического дыхания. Это не значит, что вообще нужно отказаться от обычного, весьма ценного и в большинстве случаев эффективного внутривенного переливания крови. Но если уже внутривенно перелито 500 мл крови, а симптомы декомпенсированной кровопотери нарастают (одышка, расстройство ритма дыхания, цианоз, затемнение сознания, расстройство слуха и зрения), артериальное давление не повышается, оставаясь на предельно низких, но совместимых еще с восстановлением жизненных функций цифрах (70—60 мм pm. cm.), пульс с трудом пальпируется, нередко лишь на височных артериях, необходимо незамедлительно приступитъ к внутриартериальному нагнетанию крови.
Для этого служба переливания крови в родильном стационаре должна быть организована так, чтобы в случае срочной необходимости такое переливание крови могло быть начато не позднее чем через 5 мин. Это значит, что система для переливания крови, необходимый инструментарий и материал, новокаин для анестезии и прочие должны быть в постоянной готовности и находиться в стерильном состоянии в соответствующем аварийном биксе.
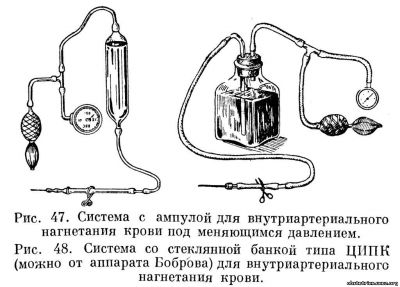
В систему для пульсаторного внутриартериального нагнетания крови входят:
1) ампула с кровью (250 мл) или стеклянная банка типа ЦИПК;
2) резиновая трубка, состоящая из двух отрезков, соединенных контрольной стеклянной трубочкой;
3) канюля на конце этой резиновой трубки для иглы;
4) игла для введения в артерию;
5) зажим на резиновой трубке;
6) вторая резиновая трубка, один конец которой присоединен к верхнему (головному) полюсу ампулы с кровью, а второй соединен со стеклянным тройником;
7) резиновая груша, присоединяемая к тройнику, для пульсаторного введения крови в артерию;
8) тонометр или аппарат Рива-Роччи, присоединяемый к тройнику для контроля давления, под которым вводят кровь (рис. 47 и 48). Кровь донора должна быть по возможности одноименной группы с кровью реципиента или в крайнем случае группы 0(1). Кровь должна быть проверена на совместимость с кровью реципиента как по групповой принадлежности, так и по резус-фактору.
В ампулу с кровью, приготовленной для переливания, добавляют 1 мл 3% перекиси водорода; при разложении ее выделяется кислород, и в артерию таким образом вводят кровь, обогащенную кислородом. Это весьма важно, так как анемизированные ткани организма, в том числе сердечно-сосудистой системы, а также рецепторный аппарат сосудистых стенок, находятся в состоянии тяжелого кислородного голодания, которое и является непосредственной причиной глубокого угнетения функции ангиорецепторов. Большинство авторов рекомендуют добавлять к консервированной крови 40 % раствор глюкозы из расчета 5 мл на 100 мл крови.
Методика пульсаторного внутриартериального переливания крови состоит в следующем. Ампулу с кровью устанавливают в гнезде штатива на 40—50 см выше уровня операционного стола. Во втором гнезде того же штатива можно одновременно установить вторую ампулу для последующего обычного переливания крови в вену.
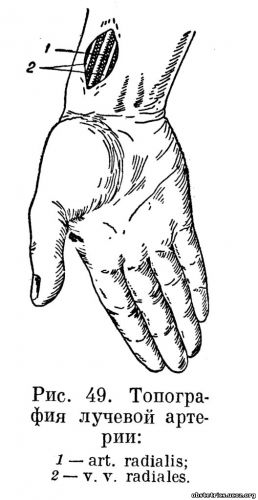
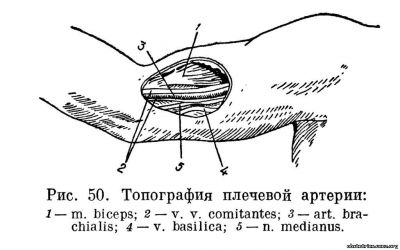
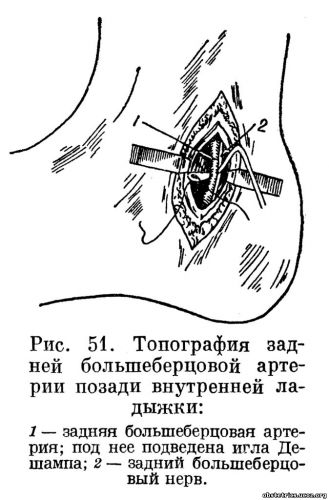
Введение крови можно производить в лучевую (рис. 49), плечевую (рис. 50), заднеберцовую (рис. 51) или бедренную артерии. Чаще всего пользуются плечевой или лучевой артерией. Лучевую артерию обнажают над лучезапястным суставом, плечевую — в нижней трети плеча.
Бедренную артерию определяют ощупыванием под пупартовой связкой и пунктируют иглой через кожу.
Ниже места вкола иглы артерию прижимают пальцем, чтобы обеспечить поступление крови в сторону сердца. При использовании любой артерии иглу вводят по направлению к сердцу.
Для устранения опасности воздушной эмболии перед началом переливания необходимо тщательно удалить все пузырьки воздуха из системы. Иглу соединяют с системой, заполняют кровью и вводят в отсепарованную артерию. Для предупреждения воздушной эмболии иглу вводят в артерию лишь тогда, когда из иглы уже течет струйка крови. При агонии и сохранившемся кровотоке в артерию следует вводить иглу, отделенную от системы: соединять иглу с заполненной кровью резиновой частью системы можно только после того, как из иглы начнет выходить кровь. Необходимо тщательно следить за уровнем крови в ампуле, чтобы в момент, когда кровь в ампуле подойдет к концу, немедленно зажать резиновую трубку, по которой кровь поступает в организм.
Переливать кровь в артерию следует путем ритмического сжимания резиновой груши, начиная вливание под давлением 60—80 мм рт. cm. и доводя в течение 8—10 сек. до 180—220 мм pm. cm. по манометру (В. А. Неговский). Более высокое давление опасно, так как может вызвать кровоизлияние в различные органы. Давление ниже 180 мм pm. cm. может оказаться неэффективным.
После введения в артерию первых порций крови В. А. Неговский рекомендует вводить раствор адреналина 1 : 1000, прокалывая иглой шприца резиновую трубку, по которой поступает кровь. При шоке вводят 0,2—0,3 мл. 0,1% раствора адреналина, в состоянии агонии — 0,5 мл и в стадии клинической смерти — 1 мл.
Немедленно после появления первых сокращений сердца начинают, если к этому есть показания, обычное переливание крови в вену с добавлением к крови 0,2 мл 5% раствора эфедрина; но при этом еще некоторое время продолжают вводить кровь в артерию.
Л. С. Персианинов рекомендует методику, предложенную В. М. Прохоровым. Замкнув зажим, наложенный на резиновую трубку, идущую к игле, и ритмически сжимая грушу, доводят давление в ампуле с кровью до 160— 180 мм pm. cm. Затем иглу вводят в артерию и зажим снимают. Первая порция крови сразу входит в артерию под высоким давлением, а в ампуле давление снижается. Во время вливания крови производят сильное ритмическое сжимание резиновой груши около 40 раз в 1 мин., давление в системе колеблется, поднимаясь до 220 мм pm. cm.,и кровь поступает в артерию сильной пульсирующей струей. Таким образом, кровь вводят в артерию под меняющимся давлением в пределах от 60—100 до 220 мм pm. cm.
Такой метод пульсаторного внутриартериального вливания крови под меняющимся давлением Л. С. Персианинов считает более эффективным, так как при этом происходит сильное воздействие на нервнорецепторный аппарат сосудистой стенки.
Л. С. Персианинов при внутриартериальных нагнетаниях крови адреналин не употребляет, а добавляет к консервированной крови лишь глюкозу. По его данным, внутриартериальное переливание крови при агональных состояниях и в первые 1—3 мин. клинической смерти дает очень хорошие результаты и без применения адреналина.
При появлении полного пульса и повышении максимального артериального давления, измеренного на второй руке, до 100—120 мм pm. cm. переливание в артерию прекращают. После удаления иглы кровотечение из артерии останавливают тампоном и накладывают давящую повязку.
При повторном падении артериального давления и новом ослаблении сердечной деятельности следует повторно ввести кровь дробными дозами по 50—70 мл с интервалами 3—5 мин. под давлением 120—160 мм pm. cm.
Общее количество крови, вводимой в артерию, в большинстве случаев колеблется от 250 до 750 мл.
У больных, которым произведено внутриартериальное переливание крови, в первые 12— 24 часа функции сердечно-сосудистой и дыхательной систем весьма неустойчивы. Поэтому такие больные должны находиться под самым внимательным беспрерывным наблюдением. Для поддержания сосудистого тонуса следует организовать длительное капельное вливание крови в вену и применять сердечные средства.
По мнению Л. С. Персианинова, в случае отсутствия крови можно использовать при острой кровопотере противошоковые жидкости, вводимые также внутриартериально в сочетании с 10 мл 10% раствора хлористого кальция и 50 мл 40% раствора глюкозы.
Метод В. А. Неговского выведения больных из тяжелых агональных состояний клинической смерти сочетает внутриартериальное переливание крови с искусственным дыханием, производимым с помощью специального аппарата, ритмически вдувающего в легкие воздух, обогащенный кислородом, под определенным давлением.
Если внутриартериальное нагнетание крови производят до наступления клинической смерти, то в применении искусственного дыхания с помощью аппарата нет необходимости. Никогда нельзя допускать у беременной или роженицы, теряющей кровь, состояния такой тяжести, когда уже нельзя обойтись одним только внутриартериальным переливанием крови и когда появляется необходимость в искусственном дыхании, которое осуществимо только с помощью специального аппарата.
Л. С. Персианинов, Д. М. Волох и другие доказали, что внутриартериальное нагнетание крови по поводу тяжелой атонии матки в последовом или раннем послеродовом периоде не только восстанавливает функции сердечно-сосудистой и дыхательной систем, но также стимулирует сократительную способность матки. Это понятно, так как сократительная функция матки не может осуществляться в условиях глубокого нарушения обменных процессов, высокой степени гипоксии и чрезмерного угнетения вследствие этого рецепторов и нервных аппаратов матки, с одной стороны, и регулирующей функции центральной нервной системы — с другой. Поэтому внутриартериальное нагнетание крови при атонических кровотечениях вполне целесообразно.
Хорошие результаты, полученные многими авторами с помощью этого метода в тяжелейших случаях кровотечений и значительного обескровливания организма беременных и рожениц, позволяют включить его в арсенал обязательных экстренных мероприятий по борьбе с последствиями тяжелых острых акушерских кровопотерь. Однако повторяем, этот метод следует применять по соответствующим показаниям своевременно, в частности, как только будет отмечено падение систолического давления ниже 70 мм pm. cm.
Несколько замечаний, имеющих большое практическое значение.
1. По данным ряда авторов, применять внутриартериальное нагнетание крови без предварительной остановки кровотечения бесполезно: если эффект и наблюдается, то он бывает кратковременным. Этот метод следует считать весьма ценным лишь для лечения последствий тяжелой кровопотери, но не самого кровотечения.
2. Нагнетание крови, особенно если оно производится в лучевую артерию, иногда вызывает спазм артерии, что сопровождается сильнейшей болью. Вследствие ангиоспазма кровь не идет даже под давлением. Это явление и болевые ощущения можно предупредить новокаиновой анестезией того участка стенки артерии, где производят прокол иглой для вливания крови.
3. Анемизированный мозг крайне чувствителен к действию эфира, поэтому эфирный наркоз, а также большие дозы наркотиков могут вести к повторной и уже смертельной опасности для угасающего организма вследствие чрезмерного углубления торможения центральной нервной системы и еще большего снижения уровня окислительных процессов (В. А. Неговский, Л. С. Персианинов и др.). Вот почему в преагональном состоянии, обусловленном массивной кровопотерей, эфирный наркоз применять не следует: рекомендуется местная инфильтрационная анестезия или ее сочетание с эфирно-кислородным наркозом.
4. Врачи акушерско-гинекологических учреждений, а также операционные сестры должны владеть техникой внутриартериального нагнетания крови.