Кровотечения в последовом, третьем, периоде родов встречаются значительно чаще, чем в первом и втором периодах.
В связи с этим многие акушеры называют последовый период самым «кровавым» и считают его наиболее опасными для роженицы и наиболее ответственным для персонала, проводящего роды. И, действительно, неправильное ведение третьего периода весьма нередко может послужить единственной причиной тяжелого последового кровотечения; и наоборот, правильное ведение этого периода родов в значительном числе случаев — лучшая профилактика кровотечения.
Последовый период всегда сопровождается умеренной кровопотерей. Пределом (физиологической кровопотери в третьем периоде следует считать, как указывалось выше, 250 мл. Однако при учете кровопотери необходим индивидуальный подход — шаблона здесь быть не может. Здоровая, крепкая роженица с нормальным течением беременности и родов перенесет в последовом периоде потерю крови в 400 500 мл сравнительно легко, в то время как для женщины, у которой были повторные кровотечения в конце беременности и которая потеряла в первом и втором периодах родов еще некоторое количество крови, всякая новая кровопотеря в последовом периоде, даже 100—200 мл, может оказаться угрожающей, а иногда и смертельной.
Поэтому понятие «физиологическая» потеря крови в родах не есть какая-то постоянная, одинаковая для всех рожениц величина и не может быть выражена какой-то неизменной абсолютной цифрой.
Правильнее физиологический или патологический характер кровотечения определять по отношению объема теряемой крови к весу тела, артериальному давлению, удельному весу крови и состоянию рефлексов (Н. И. Лебедев, В. И. Константинов).
Кровопотери, не превышающие 0,5% веса тела женщины до родов, если артериальное давление не изменяется и удельный вес крови выше 1045, при нормальном состоянии рефлексов во всех случаях относятся к физиологическим.
На самом деле: не трудно видеть, что одинаковые по абсолютной величине (то есть выраженные и миллилитрах) кровопотери для женщин различного веса могут иметь, несомненно, различное значение. Так, например, для женщины весом 50 кг кровопотери 250 мл, действительно, верхняя граница «нормы», составляя 0,5% веса тела. Но такая же кровопотеря (250 мл) для женщины весом 80 кг составит лишь 0,31%, то есть значительно меньше физиологической «нормы» (0,5%). Но в то время, как кровопотеря 500 .ил для второй женщины лишь незначительно превысит весовую процентную норму, (0,6%), для первой женщины она составила бы уже 1% и оказалась бы явно угрожающей, опасной. Отсюда совершенно ясно, что судить о тяжести кровотечения и его значении для организма роженицы, исходя лишь из абсолютных цифр кровопотери, без учета веса тела роженицы,— неправильно и чревато ошибочными заключениями, следствием чего могут быть также опасные ошибки в тактике ведения родов.
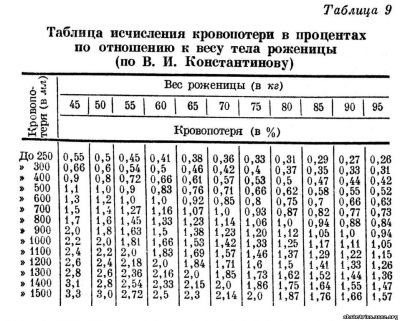
В. И. Константинов предложил составленную им таблицу исчисления кровопотери в процентах по отношению к весу тела роженицы (табл. 9). Такая таблица должна постоянно находиться в родзале. По ней без малейшей потери времени можно установить для каждой отдельной роженицы, какой процент веса ее тела составляет кровопотеря.
Кровопотери, приближающиеся или составляющие 1 % веса тела роженицы, являются патологическими. Такие кровопотери Н. П. Лебедев делит на компенсированные и декомпенсированные. Декомпенсированным кровотечением он называет такое, при котором кровопотеря достигает или превышает 1,5% веса тела роженицы, сопровождается падением артериального кровяного давления ниже 90/50 мм рт. ст., выраженной одышкой и цианозом, бледностью кожных покровов, головокружением, шумом в ушах, потемнением в глазах, частым и мягким пульсом, понижением болевой и температурной чувствительности. Между физиологическим и декомпенсированным кровотечением находится компенсированное кровотечение, признаком которого служит падение артериального давления на 20 мм рт. ст., уровень удельного веса крови между 1045 и 1040 для крови и ниже 1022 для плазмы (см. дальше), умеренная одышка п тахикардия, падение гемоглобина не более чем на 20%.
H. П. Лебедев и Е. И. Князева рекомендуют для определения удельного веса крови прп кровотечениях в родах так называемую экспресс-методику Филлипса.
Нормальный удельный вес крови женщины вне беременности равен 1052—1060. При физиологическом течении беременности удельный вес цельной крови составляет 1049—1054, плазмы — 1022—1026.
При физиологической кровопотере в родах нижняя граница удельного веса венозной крови— 1045, а плазмы - 1022.
Рекомендуемая И. П. Лебедевым и Е. П. Князевой методика быстрого определения удельного веса крови и плазмы по Филлипсу состоит в следующем.
I. 100 г синих кристаллов медного купороса растворяют в 100 мл дистиллированной воды, взбалтывают в течение 5 мин. и отфильтровывают от не растворившихся кристаллов. Берут 48,8 мл насыщенного раствора при температуре 20° С и доливают дистиллированной водой до 100 мл.
2. 44 мл этого раствора при температуре 20° С наливают в чистую склянку № 1 и доливают 56 мл дистиллированной воды. Закрывают склянку пробкой и наклеивают этикетку с надписью: «Для крови 1045». В склянку № 2 наливают 39 мл раствора купороса и доливают 61 мл дистиллированной воды. Закрывают пробкой и наклеивают этикетку; «Для крови 1040». В склянку № 3 наливают 21 мл раствора купороса и доливают к нему 79 мл дистиллированной воды. Закрывают пробкой и наклеивают этикетку: «Для сыворотки 1020».
3. Можно производить определение удельного веса как свежеполученной крови, так и сыворотки и плазмы.
4. Цельную кровь берут глазной пипеткой и опускают 1 каплю в склянку № 1 (1045). Если капля опустится на дно, значит кровопотеря невелика. Если капля повиснет в растворе, или поднимется, нужно взять склянку № 2 (1040) и опустить в нее каплю: если капля и здесь повиснет или поднимется, значит кровотечение опасно, и нужно немедленно перелить кровь, дать кислород и т. д.
Чтобы кровь не свертывалась, следует употреблять пипетки, смоченные 10% раствором щавелевокислого калия; предварительно пипетки нужно высушить. Если кровь свернулась, берут 1 каплю сыворотки (плазмы) и опускают в склянку №3 (1020). Если капля поднимется, значит состояние больной серьезное и нужно переливать кровь пли плазму. В этих склянках можно исследовать, не меняя растворов, 100 капель крови.
Описанная проба требует всего 3—4 капли крови или сыворотки и может быть выполнена в любых условиях даже акушеркой.
Следовательно, для того, чтобы, помимо данных клинического наблюдения над роженицей, теряющей кровь, иметь возможность объективно учесть значительность кровопотери в родах, следует организовать все необходимое для того, чтобы в каждом случае последового кровотечения, превышающего ориентировочную физиологическую норму (до 250 мл крови), можно было определить повторно, в динамике:
а) удельный вес крови и плазмы,
б) артериальное кровяное давление,
в) процент гемоглобина,
г) измерение излившейся крови в весовых единицах.
Что касается измерений кровяного давления в динамике, имеющих весьма важное значение при кровопотере в последовом периоде, следует поступать следующим образом.
Тотчас после рождения плода придвинуть к рахмановской кровати столик или высокий табурет с аппаратом Рива-Роччи или тонометром. На одну из рук роженицы наложить манжетку и измерить артериальное кровяное давление, цифровые показатели которого немедленно записать. .Затем, как указано выше, выпустить воздух из манжетки, но последнюю оставить на плече роженицы на все время течения последового периода. В случае повышенного кровоотделения кровяное давление следует измерять каждые 10 мин.
Для того, чтобы иметь возможность сопоставлять количество теряемой крови с весом тела роженицы, необходимо взвесить роженицу в начале первого периода родов. Для этого нужно иметь весы в предродовой палате.
Количество теряемой роженицей в третьем периоде крови следует измерять в градуированном цилиндре или стакане. Для собирания всей теряемой крови можно либо подставить под роженицу стерильное подкладное судно, на котором она проводит весь последовый период, либо плотно приставить к промежности стерильный почкообразный тазик, поставив его на вчетверо сложенную, предварительно взвешенную пеленку, подложенную под ягодицы роженицы; вес тазика должен быть известен. Взвешивая на детских весах тазик с кровью и пеленку, смоченную кровью, и вычитая из полученной величины первоначальный вес этих предметов, можно довольно точно определить кровопотерю в весовых единицах.
При оценке влияния кровотечения на организм роженицы нужно учитывать не только величину кровопотери, но и темп (быстроту) кровотечения, кровопотери, даже достигающие относительно значительных цифр, но происходящие в течение относительно длительного времени, переносятся лучше, чем такие же по количеству и даже меньшие, но совершающиеся быстро. Очень большое значение при этом имеют приспособительные механизмы, адаптационные свойства женщины. Это понятно, так как на организм роженицы оказывают неблагоприятное влияние не только потеря крови как таковая, но также изменения гемодинамики, находящейся в теснейшей зависимости от многочисленных нейрогуморальных факторов. Такие изменения будут особенно значительными при внезапной, быстро нарастающей кровопотере, к которой организм не успевает приспособиться.
Патологическое кровотечение в последовом и раннем послеродовом периодах может зависеть от следующих основных причин;
1. Нарушение механизма отделения плаценты от стенки матки:
а) вследствие патологического прикрепления плаценты;
б) вследствие дисфункции сокращений матки.
2. Нарушения изгнания плаценты:
а) из полости матки;
б) из влагалища.
3. Задержка в матке частей плаценты.
4. Задержка в матке оболочек.
5. Гипотония и атония матки.
6. Гипо- или афибриногенемия.
7. Инфекция.
Перечисленные причины патологических кровотечений в последовом периоде нередко сочетаются между собой, а в иных случаях, находятся в причинно-следственной связи. Так, например, патологическое прикрепление плаценты и дисфункция сокращений матки влекут за собой нарушение отделения и изгнания плаценты, что, в свою очередь, ведет к задержке в матке частей плаценты и кровотечению, так как еще больше расстраивается процесс сокращения матки. В других случаях причиной задержки частей плаценты и кровотечения является первичная гипотония и атония матки.
Практически чаще всего приходится иметь дело с нарушением отделения и изгнания плаценты в результате неправильного ведения третьего периода родов. Здесь могут иметь место следующие варианты:
1. Плацента отделилась от стенки матки, все признаки отделения ее имеются, но она задержалась в матке вследствие ущемления в трубном углу или спазма внутреннего зева. Такое состояние последнего чаще всего возникает в результате того, что врач или акушерка разминают, массируют матку без всяких к тому показаний. При этом она нередко приобретает форуму «песочных часов», сократительная способность и деятельность ее глубоко нарушается, отделившаяся плацента не может выделиться из верхней половины «песочных часов» и возникает грозное кровотечение.
2. Плацента частично приращена к стенке матки; часть ее, слишком плотно соединенная с маткой вследствие патологического врастания ворсин хориона в глубокие слои слизистой оболочки и даже в мышечный слой, не отделилась, в то время как остальная часть плаценты уже отделена. При таком частичном приращении плаценты матка в области плацентарной площадки сократиться не может, сосуды остаются открытыми, и кровь струей течет из незакрывающихся синусов всей плацентарной площадки.
3. Плацента более плотно, чем в норме, прикреплена к стенке матки (но не приращена к ней, то есть имеет место placenta adhaerens, а не placenta accreta). При этой патологии для отделения плаценты необходимы особенно сильные последовые сокращения матки; между тем именно в этих случаях большей частью отмечается относительная гипотония матки, последовые схватки слабы, неравномерны. Отслаивается плацента неравномерно, отдельными участками, что еще больше нарушает регулярность сокращений матки и обусловливает кровотечение, иногда весьма сильное и опасное.
4. Плацента отделилась и отошла, но в матке задержалась часть ее, что также часто зависит от чрезмерно активного ведения третьего периода (разминание, массаж матки при малейшем кровотечении, необоснованные попытки к выжимании последа).
Наличие в матке остатков плаценты одна из наиболее частых непосредственных причин кровотечения в последовом периоде.
5. Плацента отделилась и послед отошел целиком, матка пуста, но находится в состоянии патологически пониженной сократительной способности; тонус, присущий матке, полностью освободившейся в процессе родов от своего содержимого, отсутствует.
Кровотечение, зависящее от медленного, вялого, недостаточного сокращения матки после ее полного опорожнения, следует называть гипотоническим. Очень редко бывает настоящее атоническое кровотечение, зависящее от полной неспособности матки к сокращению («паралич матки»).
Атония, наряду с разрывом матки, относится к группе самых тяжелых осложнений родового акта и дает очень высокую летальность рожениц. Ряд факторов, предрасполагающих к возникновению гипотонии и атонии матки, мы укажем далее.
Атоническое кровотечение, зависящее от истинной атонии матки, встречается крайне редко: один раз на несколько тысяч родов. Чаще в третьем периоде родов акушеру приходится иметь дело с гипотоническим кровотечением.